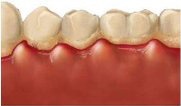
Gezond tandvlees
Tanden staan vast met vezels in het kaakbot. Daarover ligt het tandvlees. Wanneer het tandvlees gezond is, dan heeft het een roze uiterlijk, het ligt stevig om de tanden en vult de ruimtes tussen de tanden volledig op. Er is een ruimte tussen de tanden en het tandvlees. Dit noemt men de pocket. In geval van gezond tandvlees is dit zakje 2 à 3 mm diep. Een haartje van een tandenborstel en/of interdentale borstel kan deze diepte bereiken en dus reinigen.
Gingivitis
Wanneer tanden een paar dagen niet of niet goed gepoetst worden dan blijven er bacteriën (tandplak) op de tanden achter. Deze bacteriën scheiden stoffen af die een ontsteking veroorzaken van het tandvlees (gingivitis). Het tandvlees ziet er rood uit, is gezwollen, doet soms pijn en gaat bloeden bij aanraken. De ruimte tussen tand en tandvlees (pocket) raakt door het gezwollen tandvlees verdiept. Een haartje van een tandenborstel en/of interdentale borstel kan deze diepte niet meer bereiken. Ontstoken tandvlees (gingivitis) kan nog genezen. Dat wil zeggen dat de ontsteking te behandelen is en het tandvlees naar de oude niet ontstoken situatie terug kan. Hier is een goede gebitsreiniging en een goede mondhygiëne voor nodig. Negentig procent van de wereldbevolking heeft in mindere of meerdere mate last van ontstoken tandvlees (gingivitis).
Parodontitis
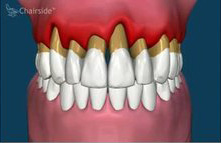
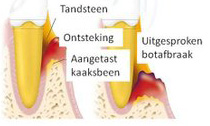
Wordt de tandvleesontsteking (gingivitis) niet behandeld dan kan het onderliggende kaakbot erbij betrokken raken (parodontitis). Onder invloed van dezelfde afscheidingsstoffen van de bacteriën die de tandvleesontsteking hebben veroorzaakt, trekt het kaakbot terug. De bacteriën in de ruimtes tussen tand en tandvlees (pocket) volgen het terugtrekken van het kaakbot waardoor de pocket steeds dieper wordt. Bacteriën kunnen nu ongestoord hun gang gaan. Onbehandeld kan dit leiden tot losstaan of verschuiven van de tanden, een verstoorde esthetiek, een slechte adem en uiteindelijk verlies van tanden.
Tot 45% van de wereldbevolking heeft in mindere of meerdere mate last van parodontitis.
Parodontitis
Parodontitis
Via deze link komt u op een website, samengesteld door de Europese Federatie voor Parodontologie. Hier kunt u visueel uitleg krijgen over een goede poetstechniek, over het parodontaal onderzoek, het parodontitisproces, parodontitis- en implantaatbehandelingen.
- Verander de taal rechtsboven in "Dutch"
- Klik op parodontale aandoeningen en zie de uitleg over het parodontitis proces.
Risicofactoren voor parodontitis
Parodontitis is een bacteriële multifactoriële aandoening. Dit wil zeggen dat de primaire oorzaak een bacteriële ontsteking is en dat deze ontsteking door een aantal risicofactoren kan worden beïnvloed. Deze risicofactoren zijn wetenschappelijk bewezen en zijn: roken, stress, diabetes mellitus en genetische factoren.
Roken is een zeer belangrijke risicofactor. Rokers hebben 2 tot 7 keer meer kans op parodontitis dan niet rokers. Daar komt nog bij dat de parodontitis bij rokers ernstiger is dan bij niet-rokers en ex-rokers. De behandeling van parodontitis gaat bij rokers veel minder goed aan dan bij niet rokers. Parodontitis wordt door het bloeden van het tandvlees vaak opgemerkt. Bij rokers is de neiging tot bloeden veel minder waardoor de parodontitis vaak laat wordt opgemerkt.
Onderzoek laat zien dat acute necrotiserende ulcererende parodontitis (ANUG), dit is een specifieke vorm van parodontitis, vaker voorkomt bij patiënten met psychische stress. Ook verloopt parodontitis ernstiger en is deze minder goed te behandelen bij stress. Het negatieve effect van stress kan deels worden toegeschreven aan veranderd gedrag, zoals meer roken en slechtere mondhygiëne maar komt deels ook door een verstoorde immuunreactie als gevolg van een verhoogde concentratie cortisol in het bloed.
Onderzoek laat ook zien dat het risico op parodontitis bij slecht ingestelde diabetici (I en II) 2 tot 3 keer hoger is dan bij niet-diabetici. De verhoogde bloedglucose spiegel lijkt de ontsteking te verergeren.
De afweer of de immuunreactie van de patiënt zorgt voor de bestrijding van de bacteriën. Juist deze immuunreacties blijken weefseldestructieve eigenschappen te bezitten. Dus aan de ene kant zorgt de immuunreactie voor bestrijding van de bacteriën en aan de andere kant zorgt deze reactie voor afbraak van het kaakbot. De balans tussen bestrijding en afbraak heeft een genetische achtergrond en bepaalt de gevoeligheid voor parodontitis en het verloop ervan. Familiaal risico blijkt uit epidemiologisch onderzoek.
Feit is dat de primaire oorzaak van parodontitis bacteriën zijn. De mond is het begin van het spijsverteringssysteem. Er zijn in de mond meer dan 700 verschillende bacteriesoorten aanwezig. Sommige daarvan zijn goed en andere slecht. Het is bekend dat er zo`n twintig bacteriesoorten zijn die tandvleesontstekingen kunnen veroorzaken.
Parodontitis en uw algemene gezondheid
Er is aangetoond dat bacteriën die parodontitis veroorzaken in de bloedbaan gevonden worden. Deze systemische belasting door die bacteriën is mede oorzaak van hart- en vaatziekten. Daarom is parodontitis een mede oorzaak voor onder andere een acuut hartinfarct (zie ook www.voorhethart.nl).
Er zijn ook relaties aangetoond tussen parodontitis en slecht gecontroleerde diabetes, aspiratie pneumonie en vroeggeboorte en laag geboorte gewicht.
Dus niet alleen voor het behoud van de tanden is een vroegtijdige behandeling van belang maar dus ook voor uw algemene gezondheid!
Diagnose (Fase I)
Sinds enkele jaren is de Dutch Periodontal Screenings Index (DPSI) een vast onderdeel van de halfjaarlijkse controle bij de tandarts. Dit is een handig instrument waarmee snel een beoordeling van het tandvlees gemaakt kan worden. Het tandvlees krijgt een score en aan de hand van die score volgt er een behandelbehoefte.
DPSI
• 0 Het tandvlees is gezond. Er is niets aan de hand.
• 1 Het tandvlees is ontstoken door tandplak, waardoor het bloedt. Dit heet gingivitis.
• 2 Naast ontsteking van het tandvlees is er ook tandsteen aangetroffen.
• 3- Het ontstoken tandvlees laat een beetje los van de tanden en kiezen. Dit heet parodontitis.
• 3+ Het ontstoken tandvlees laat los van de tanden en kiezen en is teruggetrokken; de wortel gedeeltelijk bloot.
• 4 Een verdere verslechtering van de situatie als omschreven bij cijfer 3.
Vanaf score 3- spreekt men over parodontitis.
Bij een DPSI-score van 3- of hoger is er dus meer aan de hand dan ontstoken tandvlees. Aangezien parodontitis een multifactoriële aandoening is met meerdere classificaties die in ernst sterk uiteenlopen is het van groot belang dat er in een vervolgafspraak meer tijd uitgetrokken wordt voor een dieper onderzoek van de problemen. Een verwijzing naar een in tandvlees problemen gespecialiseerde tandarts, de tandarts-parodontoloog, is een andere optie. Vanaf DPSI-score 4 wordt een verwijzing naar de tandarts-parodontoloog sterk aangeraden.
Eerste Bezoek (fase I)
Bij een DPSI-score van 3- of hoger is het duidelijk dat er problemen zijn met het tandvlees. Om uiteindelijk tot een goed doordacht behandelplan te komen zullen er meerdere aspecten bekeken moeten worden.
Eerst en vooral is het van groot belang te weten wie de patiënt is. Wat is er tot nu toe tandheelkundig allemaal gebeurd met de patiënt? Hoe is zijn gezondheid? Wat is zijn wens ten aanzien van zijn gebit? Kortom belangrijke vragen die allemaal invloed hebben op het uiteindelijke behandelplan. Antwoord op deze vragen zal naar boven komen tijdens het eerste gesprek (de anamnese).
Nadat er een duidelijk beeld is geschetst van de patiënt is het uiteraard van groot belang te weten wat de gebitssituatie is. Een mondonderzoek vindt plaats. Gekeken wordt naar het uiterlijk van de zachte weefsels; de lippen, de tong, het gehemelte en het tandvlees. Er wordt gekeken naar de harde weefsels; de tanden, de kiezen, de worteloppervlakken, kronen, bruggen, vullingen, prothesen etc. De manier waarop tanden en kiezen op elkaar komen en over elkaar bewegen bij contact is van groot belang. De esthetiek wordt ook beoordeeld.
Dan wordt er een parodontiumstatus gemaakt. Door middel van deze zeer uitgebreide meting wordt een inventarisatie gemaakt van de toestand van het tandvlees. De afwezige tanden worden opgenoemd, de hoeveelheid terugtrekking van het tandvlees wordt gemeten, de pockets worden gemeten, de mate van bloeding wordt gemeten, de ruimte tussen de wortels (furcaties) wordt gemeten en tot slot wordt de mate van mobiliteit van de tanden en kiezen gemeten.
Een röntgenstatus (kleine röntgenologische tandfilms) geeft informatie over, het bot en de mate waarin de tanden en kiezen hier nog in staan, de lengte van de tandwortels, de vormgeving van de tandwortels, de toestand aan de wortelpunt, gaatjes in de tanden.
De anamnese, het mondonderzoek, de parodontiumstatus en de röntgenfoto`s, aangevuld met lichtfoto`s van het gebit, vormen de gegevens die nodig zijn om tot een goed behandelplan te komen. Tijdens dit eerste bezoek zal ook uitgebreid stilgestaan worden bij de kosten van de behandeling. Een duplicaat van de röntgenfoto`s gaat samen met een kopie van het behandelplan naar de algemene tandarts.
- Via een klik op de tekening komt u op een website, samengesteld door de Europese Federatie voor Parodontologie. Hier kunt u visueel uitleg krijgen over een goede poetstechniek, over het parodontaal onderzoek, het parodontitisproces, parodontitis- en implantaatbehandelingen.
- Verander de taal rechtsboven in "Dutch"
Klik op periodontics/bepalen pocketdiepte.
Behandeling (Fase II)
De initiële behandeling
Wanneer de diagnose is gesteld, het behandelplan en de kosten zijn besproken is het voor alle partijen, de patiënt, de algemene tandarts en de tandarts-parodontoloog, duidelijk wat er gaat gebeuren en kunnen we overgaan tot behandeling.
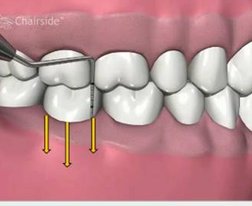
Het eerste deel van de behandeling zal bestaan uit het reinigen van de tandworteloppervlakken en, misschien wel het belangrijkste van alles, het aanleren van de juiste mondhygiëne.
Deze eerste behandeling noemen we de initiële therapie. Afhankelijk van de ernst van de parodontitis en de hoeveelheid betrokken tanden zal dit plaats vinden in 2-4 sessies van 1 uur per sessie.
Tijdens iedere sessie wordt er veel aandacht besteed aan het aanleren van een goede mondhygiëne en het bijsturen hiervan. Een goede mondhygiëne is namelijk de meest cruciale factor in het behalen van een goed eindresultaat. Als de patiënt na de professionele gebitsreiniging van de pockets onder het tandvlees zelf de tanden boven het tandvlees niet goed schoon houdt, raken de pockets snel weer herbevolkt met parodontitis veroorzakende bacteriën.
Naast aandacht voor de mondhygiëne zal er veel tijd en aandacht besteed worden aan de reiniging van de worteloppervlakken. De vormgeving van de worteloppervlakken is vaak grillig en verschilt sterk per individu. De behandelaar moet derhalve een goede kennis hebben van deze vormgeving.
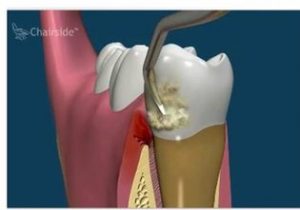
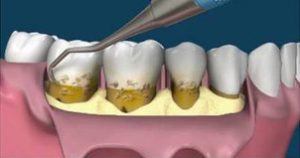
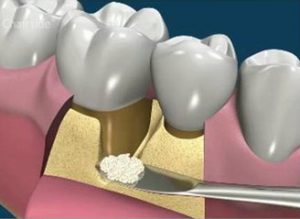
Tandsteen en bacteriën zitten erg vast aan het worteloppervlak. Dit wordt verwijderd met trillende (ultrasoon) tips, gekoeld door water. Nadat de grootste hoeveelheid tandsteen verwijderd is wordt het worteloppervlak nog nagelopen met zogenaamde handinstrumenten, curettes. Dit reinigen is een tijdrovend en precies werk en vraagt naast kennis van de te gebruiken instrumenten, een goede handvaardigheid.
Het tandsteen en de bacteriën zitten diep onder het tandvlees. Om dit te verwijderen is een verdoving van het te behandelen gebied noodzakelijk. Onderzoek heeft uitgewezen dat het resultaat van de initiële therapie uitgevoerd met verdoving beter is dan zonder verdoving.
De initiële therapie en de verbeterde mondhygiëne zorgen voor een drastische verlaging van het aantal bacteriën in de mond. Het lichaam kan genezen. Dit genezingsproces duurt ongeveer 3 maanden. De pocket wordt door vermindering van de zwelling van het voorheen ontstoken tandvlees, nieuwe aanhechting van vezels onderin de pocket en reparatie van het tandvlees minder diep.
De herbeoordeling
3 maanden na de initiële therapie is het grootste resultaat van de heling een feit. Nu is het tijd om het resultaat van dit eerste traject te beoordelen. Deze inventarisering van het tandvlees wordt de herbeoordeling genoemd. Naast de inventarisering van het tandvlees (parodontiumstatus) wordt ook de rest van het opgestelde behandelplan nagekeken.
Uitgebreid onderzoek heeft uitgewezen dat het gemiddelde resultaat van een initiële therapie bij een pocket bij een eenwortelige tand de volgende formule volgt: delen door 2 plus 1. Bijvoorbeeld; een pocket is bij het eerste onderzoek 6 mm diep. Na de initiële therapie (i.c.m. een goede mondhygiëne) zal deze pocket 6:2+1= 4 mm diep zijn. Uitzondering op deze regel zijn kiezen en enkelwortelige tanden met een vertikaal defect.
Kiezen met botverlies tussen de wortels reageren doorgaans minder goed op de initiële therapie. Het worteloppervlak tussen de wortels is vaak zeer grillig en moelijk te reinigen. Ook is dit gebied voor de patiënt thuis niet goed te reinigen. De hoeveelheid botverlies tussen de wortels bepaalt in hoge mate het resultaat en dus de prognose voor behoud van deze kies. Bij veel botverlies is het goed mogelijk dat de tandarts-parodontoloog van tevoren met u zal beslissen om de kies te trekken.
Een pocket met daaronder schuin weglopend botverlies, een vertikaal defect, reageert doorgaans ook minder op initiële therapie. Het worteloppervlak is in de diepte vaak niet goed te bereiken en het hogere botniveau bij de ernaast staande tanden en/of kiezen houdt het niveau van het tandvlees hoog.
Aan de hand van de herbeoordeling zal er een vervolg plan worden opgesteld.
Pockets die na initiele behandeling nog aanwezig zijn worden restpockets genoemd. Restpockets van 1 tot en met 3 mm diep zijn gezond en kunnen door de patiënt thuis gereinigd worden. Pockets van 4 tot en met 5 mm diep kunnen met een regelmatige professionele nazorg en een goede zelfzorg onder controle worden gehouden, d.w.z. dat ze niet dieper worden. Restpockets van 6 mm of dieper hebben de neiging om ondanks regelmatige nazorg en goede zelfzorg weer dieper te worden. Restpockets van 6 mm en dieper hebben verdere behandeling nodig.
- Via een klik op de tekening komt u op een website, samengesteld door de Europese Federatie voor Parodontologie. Hier kunt u visueel uitleg krijgen over een goede poetstechniek, over het parodontaal onderzoek, het parodontitisproces, parodontitis- en implantaatbehandelingen.
- Verander de taal rechtsboven in "Dutch".
- Klik op periodontics/tandsteenverwijdering voor gezond tandvlees.
Chirurgie (flapoperatie) (Fase III)
Restpockets van 6 mm en dieper kunnen zoals boven vermeld niet gereinigd worden. In feite moeten ze dus minder diep gemaakt worden. Dit kan middels parodontale chirurgie, de lapoperatie. Er zijn twee manieren om een restpocket chirurgisch minder diep te maken: middels resectieve parodontale chirurgie en regeneratieve parodontale chirurgie.
Het doel van resectieve parodontale chirurgie is het creëren van een dusdanige bot- en tandvleesconfiguratie dat de patiënt zijn gebit thuis weer kan reinigen.
Door de ontsteking van het tandvlees is het onderliggende kaakbot teruggetrokken. De initiële therapie heeft de ontsteking verminderd. Het kaakbot is echter nog steeds teruggetrokken. Het heeft nu een grillige vorm gekregen onder het tandvlees. Onder plaatselijke verdoving wordt het tandvlees voorzichtig van de tanden en het kaakbot losgemaakt. Op deze manier is het mogelijk om goed zicht te krijgen op het aangetaste gebied van het bot, de eventueel achtergebleven resten tandsteen en het dieper gelegen ontstoken tandvlees.
Vervolgens worden de worteloppervlakken zorgvuldig schoon gemaakt, het ontstoken weefsel verwijderd en het bot, indien nodig, gecorrigeerd. Daarna wordt het afgeschoven tandvlees weer nauwkeurig teruggehecht. Omdat het ontstoken tandvlees verwijderd wordt, is het niveau van het tandvlees na de operatie dikwijls iets lager. Dit heeft als voordeel dat een adequate reiniging met interdentale borstels goed mogelijk is. De hele operatie is door de goede verdoving pijnloos.
Het doel van regeneratieve parodontale chirurgie is het regenereren van de verloren gegane weefsels; de vezels waarmee de tanden in het bot staan en het kaakbot waarin de tanden staan. De procedure is bijna gelijk aan de hierboven beschreven procedure voor resectieve parodontale chirurgie met dien verstande dat er nu juist heel veel moeite wordt gedaan om alle nog niet verloren gegane weefsels te behouden en te herstellen. Er zijn twee manieren om een defect te regenereren.
De eerste manier is om het botdefect te vullen met kunstbot en/of eigen bot en dan te beschermen met een oplosbaar vliesje (membraan). De tweede manier is om een eiwit te gebruiken dat ervoor zorgt dat bepaalde cellen worden gedifferentieerd en geactiveerd om het verloren gegane weefsel opnieuw aan te maken.
Regeneratieve parodontale chirurgie om restpockets te behandelen spreekt natuurlijk het meest aan. Echter niet alle parodontale botdefecten laten zich op deze manier behandelen. Het botdefect moet aan bepaalde eisen voldoen. Het moet een zogenaamd 2- of 3-wandig defect zijn en mag ook niet te wijd zijn.
Verder is deze procedure erg afhankelijk van de wondgenezing van de patiënt waardoor het slagingspercentage van deze behandeling niet honderd procent is. In de literatuur wordt een gemiddeld succes percentage (na 1 jaar herstel van de verloren gegane weefsels) van 70% vermeld. Rokers hebben een verminderde wondgenezing. Het is dan ook niet verbazend dat dit percentage bij rokers lager ligt.
Het behandelde gebied mag bij de resectieve methode tot 1 week na de operatie niet gepoetst worden. Een mondspoelmiddel, met chloorhexidine als werkzaam bestandsdeel, zorgt voor een verminderde plakaccumulatie. Bij de regeneratieve methode mag het behandelde gebied tot 6 weken na de operatie niet worden gepoetst zodat de genezing onverstoord kan plaatsvinden. Er moet 6 weken gespoeld worden met een chloorhexidine houdend spoelmiddel.
De nabezwaren zijn minimaal. Enige post-operatieve gevoeligheid kan met paracetamol (bv. Dafalgan) en/of ibuprofen (vb. Brufen) worden onderdrukt. Werken kan meestal de dag na de ingreep weer.
Eén tot twee weken na de parodontale chirurgie worden in een korte afspraak de hechtingen verwijderd.
Het resultaat van parodontale chirurgie is afhankelijk van de indicatie (uitgangspositie), de vaardigheid van de behandelaar en last but not least de mondhygiëne van de patiënt. Omdat het tandvlees iets lager komt te liggen zal ook de manier van poetsen aangepast moeten worden.
Drie maanden na resectieve parodontale chirurgie wordt de behandeling geëvalueerd. Er wordt een parodontiumstatus gemaakt en aansluitend wordt het gebit uitgebreid gereinigd. Een verslag van deze evaluatie gaat weer naar de algemene tandarts.
Iemand die tandvleesontstekingen heeft of heeft gehad is hier gevoelig voor. Hij/zij zal meer nazorg nodig hebben dan iemand die niet gevoelig is voor tandvleesontstekingen. Het resultaat van deze laatste behandeling bepaalt de nazorg frequentie
- Via een klik op de tekening komt u op een website, samengesteld door de Europese Federatie voor Parodontologie. Hier kunt u visueel uitleg krijgen over een goede poetstechniek, over het parodontaal onderzoek, het parodontitisproces, parodontitis- en implantaatbehandelingen.
- Verander de taal rechtsboven in "Dutch.
- Klik op periodontics/gebitsreiniging met tandvleesflap.
- Via een klik op de tekening komt u op een website, samengesteld door de Europese Federatie voor Parodontologie. Hier kunt u visueel uitleg krijgen over een goede poetstechniek, over het parodontaal onderzoek, het parodontitisproces, parodontitis- en implantaatbehandelingen.
- Verander de taal rechtsboven in "Dutch"
- Klik op periodontics/gericht weefselherstel tussen kiezen onderkaak.
Nazorg (fase IV)
Na een intensieve behandeling van het tandvlees volgt de nazorg fase. De nazorg- of onderhoudsfase is bijzonder belangrijk om terugkeer van het ontstekingsproces te voorkomen.
Op de eerste plaats blijft een zeer zorgvuldig uitgevoerde mondhygiëne een essentiële rol spelen. Dagelijks verwijderen van alle plaque is strikt noodzakelijk om de conditie van het gezonde tandvlees op een hoog peil te houden. Bovendien is een regelmatige professionele reiniging van de worteloppervlakken boven en onder het tandvlees van belang om ontstekingen en verdere afbraak te voorkomen. Gedurende het eerste jaar vinden de nazorgbehandelingen om de 6 maanden plaats.
Tijdens de nazorgafspraken wordt de mondhygiëne gecontroleerd en eventueel bijgestuurd, de mate van ontsteking vastgesteld en worden alle oppervlakken uitgebreid gereinigd en gepolijst. Misschien is het nodig om aanvullende aanwijzingen te geven bij het gebruik van de borstel en de andere hulpmiddelen.
Nadat u een jaar in de nazorgfase bent geweest, vindt er een evaluatie onderzoek plaats. De Tandarts-Parodontoloog zal de resultaten met u bespreken, het vervolgtraject vaststellen en een verslag naar uw tandarts sturen. Aan dit onderzoek zit een onderhoudsbehandeling gekoppeld. Dit zijn algemeen geldende richtlijnen waarop natuurlijk variaties mogelijk zijn, toegespitst op de individuele situatie.